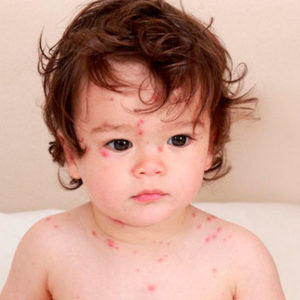
Ветряная оспа — осложнения и лечение
Встречаются редко осложнения. При присоединении вторичной инфекции возможно развитие абсцессов, бронхопневмонии, лимфаденитов, отитов, рожи, стоматитов, флегмон. Ветряночные высыпания на роговице могут привести к возникновению кератита.
При сыпи на слизистой оболочке гортани развивается ларингит, иногда с явлениями стеноза дыхательных путей (так называемый ветряночный круп).
Среди очень редких осложнений ветряной оспы описаны серозные синовиты, нефриты, энцефалиты, серозные менингиты, а также случаи специфических варицеллезных поражений внутренних органов: легких, печени, селезенки и почек.
Диагностика
Диагностика ветряной оспы, как правило, не вызывает затруднений. Среди лабораторных методов используются вирусологические и серологические исследования.
Атипичные формы заболевания могут быть смешаны с натуральной оспой, импетиго, стро-фулюсом. Буллезную форму ветряной оспы следует отличать от пемфигуса. Ветряная оспа может быть смешана со скарлатиной в случае высыпания скарлатиноподобной сыпи в период предвестников заболевания.
Исходы и прогноз
В большинстве случаев ветряная оспа заканчивается полным выздоровлением. Летальные исходы этого заболевания встречаются исключительно редко. Ветряная оспа может закончиться смертью лишь при развитии тяжелых осложнений, а также при гангренозной и геморрагической ее формах. Как правило, тяжелые формы ветряной оспы и развитие осложнений регистрируются у детей, страдающих острыми и хроническими инфекциями, истощением.
Ветряная оспа может провоцировать активацию хронических инфекций, таких как дизентерия, туберкулез. При этом течение ветряной оспы зависит от возраста больного: чем младше ребенок, тем тяжелее протекает заболевание.
Лечение
Основное значение в лечение данного заболевания занимает гигиеническое содержание больного ребенка, которое направлено на исключение присоединения вторичной инфекции, что предупреждает развитие осложнений. Следует тщательно проверять чистоту рук больного, коротко подстригать ему ногти. Также рекомендуются ванны из слабых растворов марганцовки, при этом следует избегать натирания и повреждения ветряночных пузырьков. По показаниям назначается полоскание ротовой полости слабыми дезинфицирующими растворами.
Кроме того, можно ветряночные пузырьки смазывать 1—2%-ным водным или спиртовым раствором бриллиантовой зелени, 1—2%-ным раствором перманганата калия.
При гангренозной форме ветряной оспы назначают антибиотики в сочетании со стимулирующей терапией: переливание плазмы, у-глобулин и пр.
Лечение осложнений заболевания
В случаях осложнения ветряной оспы гнойными инфекциями применяют антибактериальную терапию (тетрациклин, пенициллин) и сульфаниламидные препараты.
При осложнении заболевания варицеллезным крупом назначаются теплые ванны, аппликации парафина или озокерита на область шеи, рекомендуется прием внутрь кодеина, фенобарбитала. При нарастании стеноза прибегают к интубации.
Профилактика и мероприятия по борьбе с заболеванием
С целью профилактики некоторые исследователи рекомендуют вводить внутримышечно 3—6 мл у-глобулина лицам, находившимся в контакте с больным. Этим достигаются снижение заболеваемости ветряной оспы и более легкое течение болезни в случае, если она все же развивается.
Больной ветряной оспой изолируется в домашних условиях в течение 9 дней с момента выступления сыпи. Если больной содержится в доме ребенка, детском доме или выявлен в больнице, то его изолируют в специальном больничном боксе. При этом, чем более ранней была изоляция больного (при появлении у него первых пузырьков), тем менее выраженной распространенности ветряной оспы можно ожидать впоследствии.
После изоляции больного необходимо проветрить помещение без проведения дезинфекции, что связано с нестойкостью возбудителя ветряной оспы во внешней среде. Помещение освобождается от вируса ветряной оспы через 10—15 мин.
При возможности точного установления даты общения с источником распространения возбудителя детей ясельного и дошкольного возраста, бывших в контакте с больным ветряной оспой и не болевших ранее этой инфекцией, изолируют с 11-го по 21-й день, считая с момента контакта. В других случаях общавшихся с больным детей разобщают на 21 день.



Добавить комментарий